Le système respiratoire a pour fonction principale la capture de l'oxygène de l'air ainsi que l'élimination du CO2 provenant du catabolisme tissulaire. Chez le porc, en outre, il a une fonction importante dans le processus de thermorégulation, car comme les glandes sudoripares ne se sont pas développées, l'excès de chaleur est éliminé au moyen d'un système d'évaporation appelé polypnée thermique.
La première partie du système respiratoire, la partie conductrice ou voies respiratoires, va de la cavité nasale aux dernières branches des bronchioles, et comprend également les sinus nasaux et paranasaux qui sont connectés à la cavité nasale, au nasopharynx et au larynx. Toutes ces structures tubulaires sont revêtues par un épithélium cilié pseudostratifié avec des cellules caliciformes (figure 1), responsable de l'un des principaux systèmes de défense de la muqueuse respiratoire, l'appareil mucociliaire. Ce système est composé des cils des cellules de l'épithélium respiratoire, ainsi que des sécrétions des cellules caliciformes et des glandes séromuqueuses qui apparaissent sous la muqueuse respiratoire et sa fonction principale est d'éliminer les particules qui pénètrent par l'air inspiré. Les glandes sécrètent un liquide clair, de faible viscosité et riche en protéines qui est disposé entre les cils, formant un milieu qui favorise leur mouvement vers le haut. Le mucus sécrété par les cellules caliciformes se dépose sur les cils et permet l'adhérence des particules inhalées. Le mouvement ascendant des cils pousse le mucus vers la partie supérieure du système respiratoire; celui-ci peut être avalé et passer dans le système digestif, où il est digéré, ou expulsé à l'extérieur par la bouche et / ou la cavité nasale. Des agents tels que Mycoplasma hyopneumoniae qui provoque la perte de cils, ou des virus tels que la grippe porcine ou le coronavirus respiratoire qui provoquent la destruction des cellules épithéliales exercent leur action pathogène en détruisant ce système défensif.

Associée à la muqueuse respiratoire, il existe des zones de tissu lymphoïde (BALT, de l'anglais Broncus Associated Lymphoid Tissues) où a lieu l'interaction entre les lymphocytes et les antigènes pathogènes venant de l'extérieur, provoquant une réponse défensive spécifique et évitant ainsi une réponse immunitaire systémique.Elle se caractérise par une prépondérance de la réponse immunitaire humorale par lgA, qui est sécrétée sélectivement sur la surface muqueuse par le transport actif.
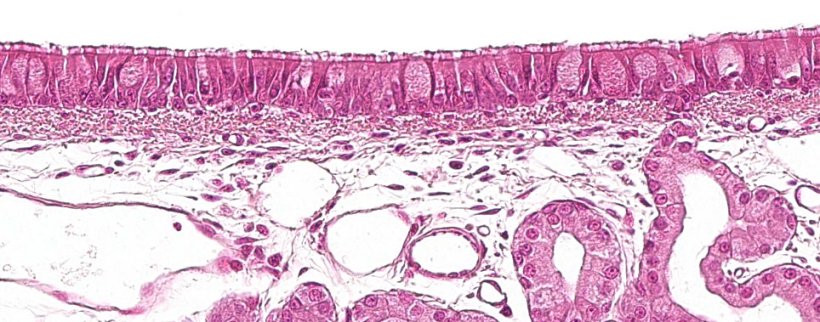
Figure 1: Épithélium pseudostratifié cilié avec des cellules caliciformes caractéristiques du système respiratoire.
À partir des bronchioles respiratoires se trouve la partie respiratoire, composée des alvéoles, qui sont délimitées par une paroi mince où s'écoule un réseau dense de capillaires à travers lequel l'échange de gaz entre l'air et le sang.
L'épithélium qui tapisse les alvéoles est composé de deux types cellulaires, appelés pneumocytes de type I et II (figure 2). Les pneumocytes de type I sont des cellules plates qui tapissent la majeure partie de la surface alvéolaire et les gaz peuvent passer facilement à travers leur cytoplasme. Les pneumocytes de type II se présentent seuls ou en petits groupes parmi les pneumocytes de type I, notamment dans les angles, où ils s'unissent aux cloisons alvéolaires. Ce sont des cellules dont la morphologie varie de arrondie à cubique, avec peu de microvillosités vers leur surface libre et qui contiennent dans leur cytoplasme des organoïdes appelés corps multilaminaires ou cytosomes. Les cytosomes excrètent une substance tensioactive vers la surface alvéolaire qui s'entremêle avec les molécules d'eau, réduisant leur cohésion et diminuant ainsi la tension superficielle du liquide alvéolaire, empêchant le poumon de s'effondrer et aidant à ce que la force d'inspiration pour remplir les alvéoles d'air soit moindre. Ces cellules ont la capacité de se diviser et de se différencier en pneumocytes de type I, en étant ainsi la principale source de renouvellement cellulaire. Le centre de la paroi alvéolaire est occupé par l'interstitium, de nature conjonctive, et qui supporte un large réseau de capillaires anastomosés.
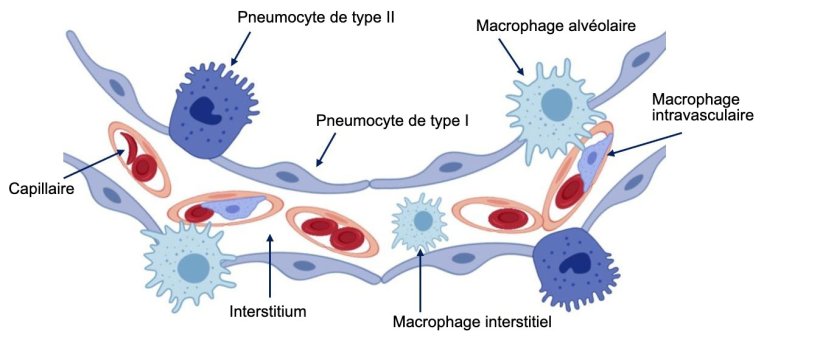
Figure 2: Schéma de la paroi de l'alvéole pulmonaire.
Les macrophages pulmonaires sont le support d'un autre mécanisme de défense pulmonaire important. En plus des macrophages alvéolaires, situés dans la lumière alvéolaire, on peut également trouver les macrophages pulmonaires intravasculaires, situés à l'intérieur des capillaires, et les macrophages interstitiels, situés dans l'interstitium des septa (figure 2). Les premiers défendent la lumière alvéolaire en phagocytant les micro-organismes et particules inhalés, tandis que les seconds s'occupent d'éliminer les particules ou les agents pathogènes qui atteignent les poumons par la circulation sanguine. La population de macrophages pulmonaires est la principale source de production de médiateurs inflammatoires, tels que les cytokines et les chimiokines, qui peuvent également être sécrétées par d'autres types de cellules. Ces molécules ont pour fonction principale d'attirer les cellules inflammatoires telles que les neutrophiles et les lymphocytes à l'endroit où la lésion s'est produite, servant ainsi de "système de communication" entre les cellules impliquées dans le processus inflammatoire. Des virus tels que le syndrome dysgénésique et respiratoire du porc (SDRPv) dont la cellule cible principale sont les macrophages alvéolaires (figure 3), modifient leurs fonctions de base (phagocytose, présentation des antigènes et production de cytokines) et provoquent leur mort par nécrose et / ou apoptose ce qui module la réponse immunitaire, entraînant un retard dans l'apparition d'une réponse adaptative efficace, favorisant ainsi l'apparition d'infections secondaires.
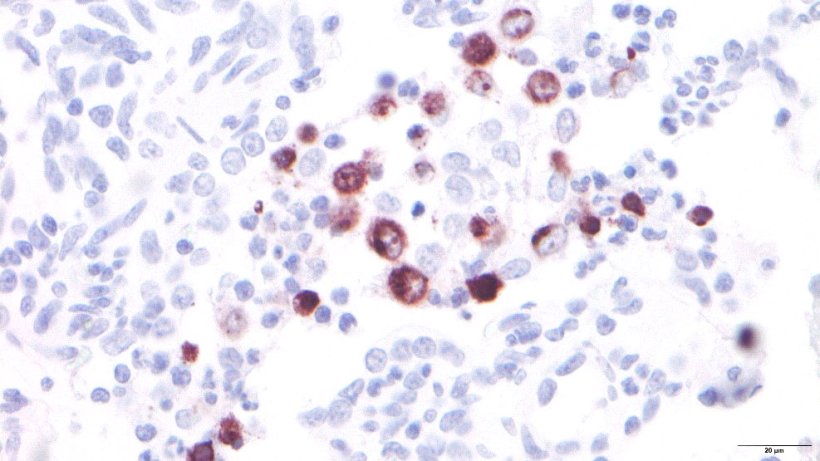
Figure 3: Macrophages alvéolaires infectés par le SDRPv.
Nous ne devons jamais oublier que l'alvéole, le lieu où l'échange respiratoire a lieu, est en contact avec l'extérieur, de sorte que l'intégrité de l'appareil mucociliaire et la fonctionnalité des macrophages sont essentielles pour maintenir l'homéostasie de la fonction respiratoire.







